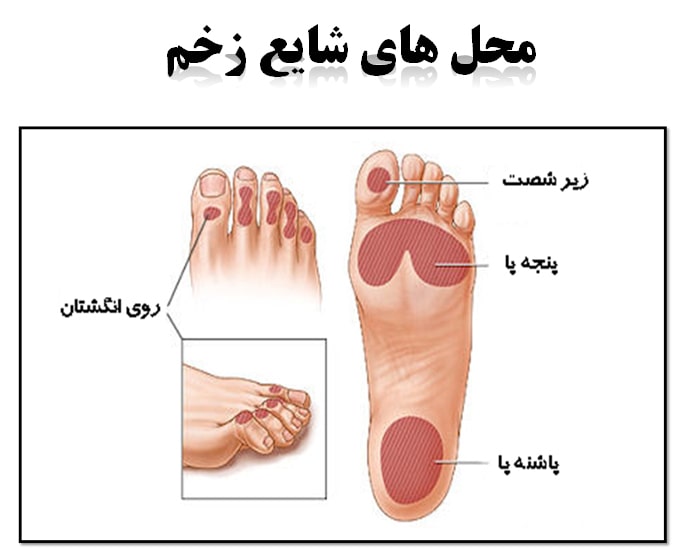
زخم پای دیابتی بیشتر برروی شصت و پاشنه پا تاثیر میگذارد و حتی میتواند روی استخوان های شما نیز تاثیر منفی بگذارد. بنابراین هر نوع درد یا ناراحتی ای که در پا هایتان احساس میکنید را با متخصصین درمیان بگذارید تا مطمئن شوید عارضه جدی ندارید.
درمان جراحات دیابتی پا و درد آن بستگی به دلایل به وجود آمدن آنها دارد و گاهی نادیده گرفتن میتواند روی زخم دیابت پا تاثیر گذاشته و در نهایت باعث قطع عضو شود.
علائم زخم پای دیابتی چیست؟
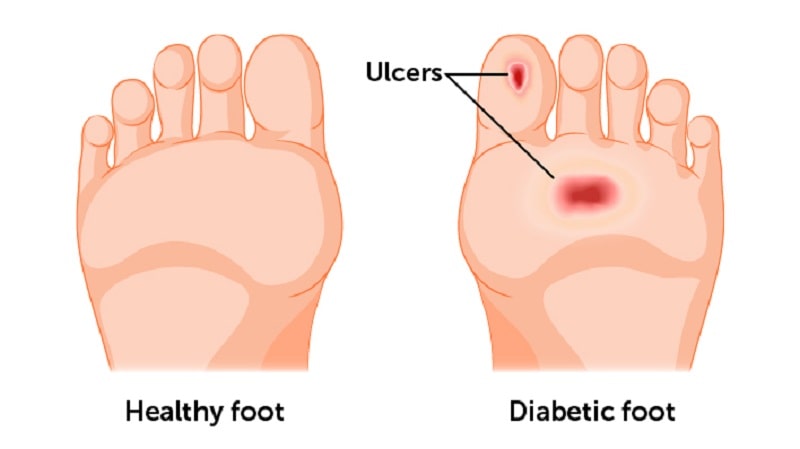
از اولین نشانه ها و عوارض زخم پای دیابتی میتوان به ترشحاتی اشاره کرد که ممکن است باعث ایجاد لکه روی جوراب و یا حتی کفش هایتان شود و همچنین هر گونه ورم غیر عادی، تحریک یا ناراحتی، قرمزی یا بوی تند از یک یا هر دو پا میتواند از نشانه های اولیه زخم دیابت در پا باشد.
از مهمترین نشانه های قابل مشاهده زخم پای دیابتی میتوان به کبودی هایی اشاره کرد که بخاطر کمبود جریان خون سالم در اطراف زخم پدید می آید. این عارضه که دلمه نامیده میشود، ماده ای اسیدی است که باعث خشکی یا سفیدشدن اطراف زخم میشود و میتواند در اطراف زخم، عفونت و چرک ایجاد کند و باعث بوی بد، درد و بی حسی شود و یا حتی موجب از دست رفتن بافت ها و بروز قانقاریا در بخش و یا حتی همه قسمت های پا شود.
این نشانه ها همیشه قابل دیدن نیستند و گاهی حتی نشانه های آن تا بعد از بروز عفونت هم دیده نمیشود. بنابراین توصیه میشود هر گونه تغییر رنگ و یا لکه در پوست را با دکتر خود در میان بگذارید. هر گونه درد یا کبودی در اطراف زخم میتواند منجر به پینه بستن و یا متورم شدن زخم شود.
انواع زخم پای دیابتی
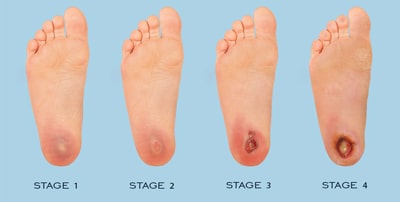
دکتر شما احتمال دارد اهمیت و شدت زخم شما را از عدد ۰ تا ۳ درجه بندی کند:
0- جراحت پای شما خطری ندارد.
1- زخم پای دیابتی شما هنوز عفونی نشده است.
2- زخم شما عمیق است و در بافت ها و تاندون ها گسترش پیدا کرده است.
3- زخم پای دیابتی شما گسترده شده است و موجب ورم های عفونی گشته.
علت به وجود آمدن زخم پای دیابتی
این زخم ها بیشتر به خاطر ضعف در گردش خون (به خاطر وجود داشتن بیش از حد قند در خون) به وجود می آید و اغلب موجب آسیب های عصبی، برانگیختگی ،زخم و یا درد در ناحیه پا میشود.
ضعف در گردش خون نوعی بیماری آوندی است که در آن خون به اندازه ای که باید و شاید به نسوج پا نمیرسد. ضعف در گردش خون میتواند سبب مشکلات زیادی در روند بهبود زخم شود و از آنجا که سطح بالای گلوکز میتواند پروسه ی درمان یا التیام زخم های عفونی پا را با کندی مواجه کند ،کنترل میزان قند خون بسیار مهم است.
بیماران دیابتی نوع ۲ بیشتر برای جلوگیری از عفونت در زخم هابا مشکلات بیشتری رو به رو هستند. آسیب های عصبی نیز در این بیماران تاثیرات بلند مدت بیشتری دارد و ممکن است باعث عارضه بی حسی در ناحیه ی پاها شود .
آسیب دیدگی عصبی میتواند با سوزش و یا مور مور آغاز شود. این گونه آسیب ها میتوانند باعث کاهش حساسیت نسبت به درد در پا، بی دردی زخم و در نتیجه آسیب های بیشتر شود. همانطور که قبلا اشاره شد این جراحات میتوانند به وسیله ی ترشحات یا برآمدگی در سطح پوست شناسایی شوند.
خشکی پوست در بیماران دیابتی رایج است. پوست شما ممکن است خیلی زود ترک خورده و موجب خونریزی یا ورم و زخم شده.
زنگ خطر در زخم پای دیابتی
همه بیماران دیابتی با خطر بروزدادن زخم در پا مواجه هستند که میتواند علت مختلفی داشته باشد. بعضی از این علت ها مثل کفش نامناسب یا بی کیفیت یا عدم بهداشت میتواند خطر ابتلا به زخم را در پا افزایش دهد.
درست نگرفتن ناخن های پا، چاقی، مشکلات قلبی، مصرف الکل، استعمال تنباکو و جلوگیری از گردش خون میتوانند از دیگر علت های بروز زخم در ناحیه پا باشند. زخم پای دیابتی در مردانی که سنشان بالاتر است، شایع تر میباشد.
آیا به دنبال بهترین کلینیک زخم پای دیابتی در تهران هستید؟
درمان زخم پای دیابتی
برای جلوگیری از زخم در ناحیه پا از فشار آوردن به آن خودداری کنید. این روش که به آن برداشتن فشار از پا میگویند، برای انواع زخم های دیابتی سودمند است. فشار در پیاده روی میتواند موجب عفونت، وخیم شدن و گسترش زخم شود. در افراد سنگین وزن هر چه این فشار بیشتر باشد احتمال تداوم درد بیشتر میشود .
متخصص ممکن است پیشنهاد بدهد تا برای محافظت از پاها و جلوگیری از زخم یا ورم در این ناحیه، از کفش، زانوبند و یا پابند های خاص طبی استفاده کنید.
اگر قسمتی از بدنتان در حال کبود شدن است و یا با بی حسی در قسمتی از پا مواجه هستید، حتما آن را با دکتر خود درمیان بگذارید تا زخم های عفونی شما را درمان کند.
اگر زخم پای دیابتی کهنه شود ممکن است باعث ورم، عفونت و یا سرایت آن به سایر قسمت های پا شود که در این صورت گاهی فقط با آنژیوپلاستی، جراحی یا تعویض پوست از دست رفته با پوست مصنوعی و یا قطع عضو قابل درمان خواهد بود.
بیمار باید از ایستادن بر روی پای مبتلا به زخم خودداری کند. به این کار کاهش بار پا گفته شده و برای انواع زخم های پای دیابتی مفید است. فشاری که در اثر راه رفتن به پا وارد میشود می تواند سبب بدتر شدن عفونت و گسترش زخم شود. در افرادی که اضافه وزن دارند، فشار اضافی میتواند علت پایدار بودن درد پا باشد. پزشک میتواند استفاده از موارد خاصی را جهت محافظت از پا به بیمار توصیه کند که این موارد شامل گزینه های زیر میشوند:
- کفش های دیابتی
- گچ
- قالب های پا
- پوشش های فشاری
قطعاتی که برای جلوگیری از میخچه و پینه در کفش ها قرار داده میشوند.
پزشکان می توانند زخم های پای دیابتی را با کمک دبریدمان جدا کنند. دبریدمان به برداشت پوست مرده، اجسام خارجی یا عفونت هایی گفته میشود که می توانند سبب ایجاد زخم شوند.
عفونت عارضه ای جدی از زخم پا میباشد که نیازمند درمان فوری است. همه عفونت ها به روشی یکسان درمان نمیشوند. میتوان بافت اطراف زخم را به آزمایشگاه ارسال کرده تا در آنجا مشخص شود چه نوع آنتی بیوتیکی مناسب و مفید می باشد.
در صورتی که پزشک به عفونتی جدی مشکوک شود، ممکن است انجام یک عکس برداری به وسیله اشعه ایکس را برای یافتن نشانه های عفونت استخوان توصیه کند. عفونی شدن زخم پا را میتوانید با استفاده از راه های زیر پیشگیری کنید:
- شسشتوی پا
- ضد عفونی کردن پوست دور زخم
- خشک نگه داشتن زخم با تعویض متداول پانسمان
- درمان های آنزیمی
- استفاده از پانسمان هایی حاوی آلژینات کلسیم برای جلوگیری کردن از رشد باکتری ها
دارو ها
در صورتی که عفونت حتی بعد از استفاده از روش های درمانی ضد فشار و پیشگیرانه پیشرفت کرده و گسترش یافت، پزشک میتواند برای درمان زخم بیمار دارو هایی مانند: آنتی بیوتیک، ضد پلاکت و ضد انعقاد را تجویز کند.
بسیاری از این آنتی بیوتیک ها بتا همولایتیک استرپتوکوکوس یا استافیلوکوکوس اورئوس را مورد حمله قرار میدهند. استافیلوکوکوس اورئوس یک باکتری است که با عامل ایجاد کننده عفونت های استافیلوکوکی شناخته میشود. بتاهمولایتیک استرپتوکوکوس نیز یک باکتری است که به طور معمول در روده ها پیدا میشود.
بیمار باید در رابطه با دیگر مشکلات سلامتی خود که امکان دارد خطر ابتلای او را به باکتری های مضر افزایش می دهند با پزشک خود صحبت کند. از جمله این مشکلات میتوان به ایدز و مشکلات کبدی اشاره کرد.
روش های درمانی بدون نسخه
روش های درمانی موضعی زیادی برای مداوای زخم های پا وجود دارند که از جمله آنها میتوان به موارد زیر اشاره کرد:
- پانسمان هایی حاوی نقره یا پماد سولفادیازین نقره
- ژل یا محلول بی گوانید پلی هگزامتیلن
- ید (به صورت بتادین یا به صورت کادکسومر)
- عسل های درمانی که بصورت روغن یا ژل وجود دارند
فرایند های جراحی
امکان دارد پزشک به بیمار توصیه کند که برای درمان زخم های خود فرایندهای جراحی را پیگیری کند و جراح میتواند به وسیله تراش دادن استخوان یا به اصلاح بدشکلی (دفرمیتی) های استخوانی مانند اچکشی شدن انگشت پا و نحراف شست به کاهش فشار اطراف زخم کمک کند.
معمولا بیمار ها برای زخم های خود نیاز به جراحی ندارند. با این حال، در صورتی که گزینه های درمانی دیگر قادر به بهتر شدن زخم نبوده و یا نتوانند از پیشرفت عفونت جلوگیری کنند، جراحی میتواند از بدتر شدن زخم یا منجر به قطع عضو جلوگیری کند.